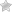ЭЭГ с депривацией сна: информативность, проведение и результаты
ЭЭГ с депривацией сна – метод исследования, в котором биоэлектрическая активность коры головного мозга измеряется с помощью электродов после бессонной ночи. Аббревиатура ЭЭГ расшифровывается как «электроэнцефалография». ЭЭГ используют для диагностики неврологических заболеваний различной этиологии.
Биоэлектрическая активность может быть нарушена при следующих заболеваниях головного мозга:
- эпилепсии;
- энцефалите;
- локализованных повреждениях головного мозга, например, при опухоли или травме;
- нарколепсии.
Кроме того, электроэнцефалография используется для наблюдения за пациентами в отделении интенсивной терапии, а также для констатации смерти мозга.
Как проводится электроэнцефалография?
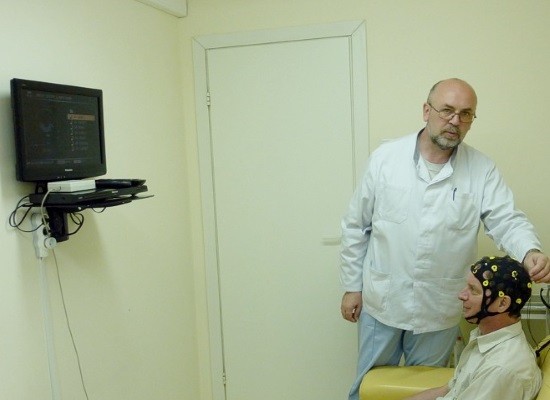
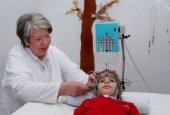
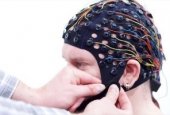
Подготовка пациента к процедуре ЭЭГ осуществляется неврологом. Для регистрации стандартной электроэнцефалографии требуется до 21 электрода, которые закрепляются в специальном капюшоне. Капюшон облегчает размещение и адгезию датчиков на голове пациента.
Электроды покрыты контактным гелем и прикрепляются к черепу пациента в соответствии со стандартизованной схемой.
Во время фактического измерения пациент должен быть как можно более расслабленным и спокойным, а также держать глаза закрытыми. Лечащий врач иногда будет давать короткие инструкции, например, чтобы пациент открыл глаза или решил простую арифметическую задачу. Такие манипуляции приводят к изменению активности мозга. Все измерения будут проводиться не более 20-30 минут. После этого врач уберет шапку с электродами и закончит процедуру.
Электроэнцефалография с провокационной пробой
Для индукции эпилептического припадка невролог использует три разных метода: гипервентиляцию (ускоренное дыхание), фотостимуляцию и лишение сна.
При электроэнцефалографии с гипервентиляцией врач просит пациента вдыхать и выдыхать как можно глубже в течение 3-5 минут.
При фотостимуляции врач показывает пациенту яркие вспышки света. Как во время гипервентиляции, так и при фотостимуляции доктор сканирует электроэнцефалографию напрямую.
Многие задаются вопросом, а как проводится ЭЭГ с депривацией сна? При электроэнцефалографии с лишением сна пациент должен бодрствовать всю ночь. ЭЭГ регистрируется только через 24 часа после первоначального пробуждения пациента.
Увеличивает ли депривация сна частоту эпилептических припадков?

Клинические исследования 60-х и 70-х годов указывали на то, что депривация сна является стимулятором эпилептических и эпилептиформных припадков (ЭП). 40 лет спустя данное предположение подверглось серьезной критике со стороны ученых. Поэтому вопрос о том, насколько информативно это ЭЭГ-исследование с депривацией сна и что оно такое может показать, пока что не решен.
В 1962 году Янц сообщил, что у пациентов с генерализованными тонико-клоническими судорогами отсутствие сна, наряду с потреблением алкоголя, стало причиной эпилептических припадков. Случаи 1960-х и 1970-х годов были сосредоточены на военном персонале. В одной серии исследований пилоты получили свой первый тонико-клонический приступ в условиях лишения сна, стресса, связанного с работой, недоедания и употребления тяжелых алкогольных напитков.
В других исследованиях солдаты были лишены сна в течение длительного времени (многие из них более 48 часов), а большинство употребляло алкоголь в ночь перед тестированием. В исследовании «стрессовых судорог» провоцирующие факторы включали недостаток сна, а также эмоциональный, соматический, интеллектуальный стресс, злоупотребление алкоголем и наркотиками.
Аналогичные результаты были обнаружены в обследовании пациентов с факторами риска, которые могли спровоцировать или обострить судороги. Депривация сна стимулировала возникновение припадка у 28% пациентов с идиопатической генерализованной эпилепсией и у 27% с эпилепсией в области височной доли. Была обнаружена корреляция между относительной депривацией сна и возникновением приступов эпилепсии.
Поскольку депривация редко возникает изолированно, а скорее связана с физическим/ эмоциональным стрессом или злоупотреблением психоактивными веществами, трудно оценить относительный вклад лишения сна в развитие эпилептических припадков.
Исследование с участием 84 пациентов с частичной эпилепсией, контролируемых в стационарной обстановке, показало, что бессонная ночь не влияет на частоту приступов. Однако это не исключает тот факт, что отдельные пациенты могут быть подвержены влиянию депривации на частоту приступов в большей степени, чем другие. Более того, хроническая депривация сна может ухудшить частоту припадков.
Параллельно с сериями случаев, которые показывают, что депривация может стимулировать появление судорог, исследования ЭЭГ также изучали влияние депривации на частоту возникновения эпилептиформных припадков. Регистрация ЭЭГ после депривации для диагностики ЭП стало широко распространённой, но непоследовательной практикой.
На сегодняшний день фундаментальные научные исследования влияния депривации на эпилепсию были в основном наблюдательными – на уровне организма, а не нейрона. Бессонница повышала восприимчивость к воспалительным и пенициллин-индуцированным приступам у кошек.
В одном исследовании крыс лишали сна в течение 12 часов, встряхивая их клетки всякий раз, когда регистрировались фазы сна на электроэнцефалографию. В течение первых 4 часов периода депривации было обнаружено увеличение количества спайк-волновых разрядов, тогда как в последующие часы эпилептическая активность возвращалась к исходным значениям. Ограничения этих исследований заключаются в том, что ЭЭГ с депривацией сна не было отделено от неспецифического стресса.
Другие исследования, посвященные изучению REM-фазы, поддерживают идею о том, что парадоксальный сон и его компоненты подавляют судорожную активность, в то время как лишение фазы быстрого сна способствует появлению припадков. Если эта гипотеза верна, то увеличение продолжительности REM-фазы должно подавлять активность судорог.
Как невролог оценивает электроэнцефалографию?

Невролог оценивает электроэнцефалографию по форме, частоте и амплитуде волн. Например, как правило, замедление волн у взрослых людей связано с отравлением, комой или воспалением головного мозга. Локализованное изменение активности мозга может свидетельствовать обопухолях или повреждении головного мозга из-за травм (черепно-мозговой травмы). Заключение электроэнцефалографии может уточнятся с помощью МРТ.
Диагностировать эпилепсию бывает достаточно трудно, потому что электроэнцефалография зачастую не отличается у здоровых и больных людей вне эпилептического приступа.
Физиологические волны в электроэнцефалографии
В зависимости от степени бодрствования проводится различие между графическими элементами в электроэнцефалограмме, которые не имеют патологического характера:
- Альфа-волны (от 8 до 12 герц): бодрствующее, расслабленное состояние с закрытыми глазами;
- Бета-волны (от 13 до 30 герц): сконцентрированное и возбужденное состояние с открытыми глазами;
- Тета-волны (от четырех до семи герц): усталость или засыпание;
- Дельта-волны (от 0,5 до 3 герц): глубокий сон.
Когда пациент открывает глаза или концентрируется на задаче, он переключаются с альфа-волн на бета-волны. Такое переключение называется эффектом Бергера или «реакцией возбуждения».
Новорожденный ребенок и дети более старшего возраста имеют медленные, а также довольно нерегулярные ЭЭГ-волны. Только к концу полового созревания можно регистрировать ЭЭГ, потому что типичные волны становятся видимыми.
Насколько опасно проведение электроэнцефалографии?
Стандартная ЭЭГ-процедура – наиболее безопасный неинвазивный метод исследования головного мозга. Единственным отрицательным фактором риска процедуры принято считать аллергию на контактный гель, которым смазывают электроды.
ЭЭГ с депривацией сна может и должно вызывать эпилептический припадок. Однако это происходит в защищенной стационарной среде под наблюдением врача. Невролог гарантирует, что пациент не навредит себе во время приступа из-за падения или прикусывания языка. Если эпилептический приступ усугубляется, врач может ввести противосудорожное средство пациенту.