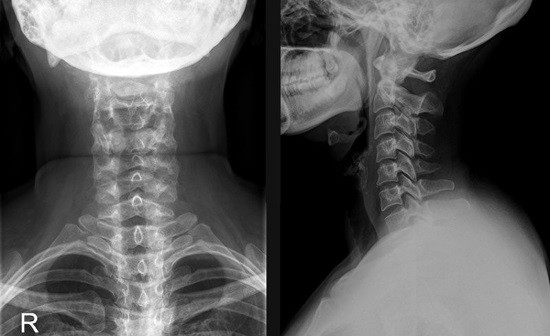
Рентген – простой и достоверный метод исследования шейного отдела позвоночника
Рентген – доступный для всех категорий населения способ диагностики, который показывает структуру костей, помогает выявить аномалии развития, дегенеративные изменения. Незаменим при травмах, позволяет быстро оценить характер повреждения. Рентгенография шейного отдела позвоночника – ведущий метод исследования патологии указанной области. Конечно, с появлением КТ и МРТ, его уже нельзя считать наиболее информативным. Тем не менее рентген остается востребованным на первоначальном этапе диагностики.
Однако при необходимости исследования структур не из костной ткани – межпозвоночных дисков, связок, мышц, спинного мозга — приходится прибегать к дополнительным методам. Рентген шеи показывает только позвонки, о состоянии других анатомических образований судить можно лишь по косвенным признакам. Существует, конечно, исследование с введением рентгенконтрастного вещества под паутинную оболочку (миелография), позволяющее увидеть на рентгене спинной мозг. Однако этот метод в настоящее время вытесняется более безопасными и информативными КТ и МРТ.
Какие бывают рентгенограммы?
Рентген шейного отдела позвоночника можно сделать в нескольких проекциях:
- Прямая задняя.
- Прямая задняя через открытый рот для визуализации I-II шейных позвонков.
- Боковая.
- Косая задняя.
Шейный отдел позвоночника на всем протяжении виден только сбоку. На рентгенограмме, выполненной из прямой проекции, I-II позвонки оказываются закрытыми тенью нижней челюсти. Чтобы оценить их состояние, необходимо сделать прицельный снимок через открытый рот пациента.
Рентген шейного отдела позвоночника выполняется обычно в двух проекциях: прямой и боковой. Косая же назначается не всем пациентам и необходима для детального осмотра межпозвоночных отверстий. Стандартные проекции могут быть модифицированы функциональными пробами. Последние применяются для оценки подвижности исследуемого отдела позвоночника, а также выявления скрытого смещения позвонков (наблюдается при нестабильности межпозвоночных дисков). Для достижения этой цели снимок в прямой проекции делается при максимально возможном наклоне головы вбок, в боковой – при сгибании и разгибании шеи.
Когда проводится исследование?
Рентген шеи позволяет обнаружить травматическое повреждение позвонков, аномалии развития, опухоли, а также патологию межпозвоночных дисков (например, остеохондроз). Поэтому показаниями к данному виду исследования являются:
- Подозрение на травму шеи.
- Нарушение подвижности или деформация (искривление) шейного отдела позвоночника.
- Болезненные ощущения в шее.
- Признаки поражения шейного отдела позвоночника, возникшие на фоне некоторых инфекционных заболеваний (например, при туберкулезе).
- Головная боль, головокружение, особенно появляющиеся при наклонах и поворотах головы.
- Боль в верхних конечностях, причину которой установить не удалось (может возникнуть при шейном остеохондрозе).
Рентген шейного отдела практически не имеет противопоказаний. Исключение составляет лишь беременность, однако в случае крайней необходимости (например, травма позвоночника) такое исследование все же выполняется с использованием мер защиты плода от облучения. Ребенку рентген шеи можно делать с первых дней жизни. Специальной подготовки исследование не требует. Выполняется бесплатно в поликлинике по месту жительства или платно в частных диагностических центрах.
При рентгене шейного отдела позвоночника доза облучения равна 0,2 или 0,03 мЗв для пленочной или цифровой рентгенографии соответственно.
Как делается снимок?
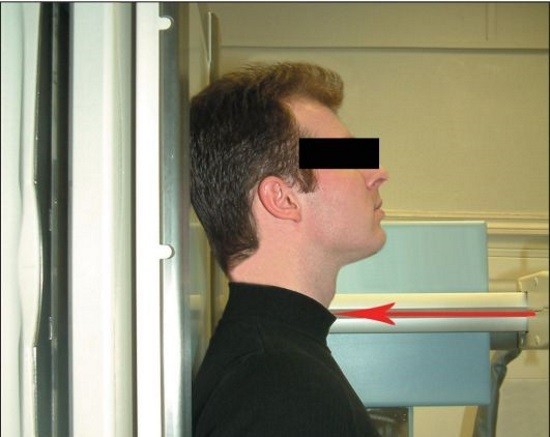
- Прямая. Пациент стоит или лежит, руки вдоль туловища, рот закрыт. Линия от жевательной поверхности зубов к верхушке сосцевидного отростка проходит перпендикулярно кассете. Рентгеновский луч направлен под углом 15-20° на щитовидный хрящ и проходит параллельно линии от нижней челюсти к верхушке сосцевидного отростка (основание черепа).
Описываемая проекция позволяет увидеть позвоночный столб начиная с III шейного позвонка. Кости основания черепа и нижняя челюсть закрывают вышерасположенные структуры. Чтобы рассмотреть их, дополнительно делается снимок через открытый рот. Пациент при этом лежит или стоит. Линия от нижнего края верхних резцов к основанию черепа направлена перпендикулярно кассете. Рентгеновский луч проходит через центр рта. Направление его относительно кассеты строго перпендикулярно.
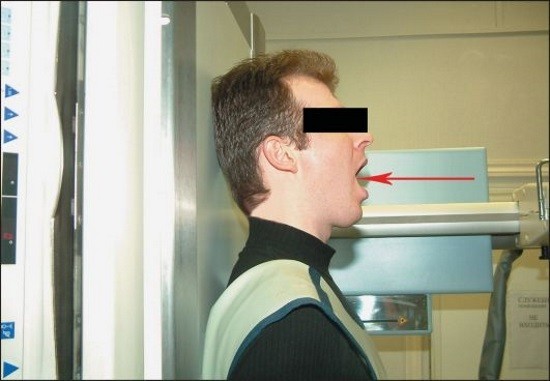
Рассмотрим выполнение рентгенографии шейных позвонков в двух основных проекциях:
- Боковая. Выполняется при положении больного вертикально (стоя или сидя), а также горизонтально (лежа на спине). Плечо прижато к кассете, подбородок несколько выдвинут вперед. Рентгеновский луч направлен на IV шейный позвонок и проходит перпендикулярно кассете.
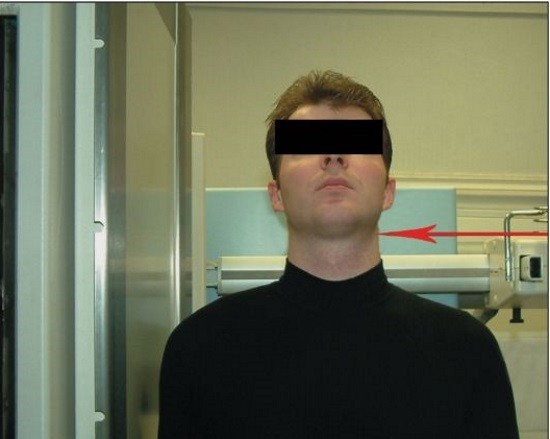
Условия для получения качественного снимка:
- Все украшения и прочие предметы с шеи пациента сняты.
- Больной неподвижен во время выполнения снимка, не дышит и не совершает глотательных движений.
Если рентген шеи назначен маленькому ребенку, может потребоваться помощь родителей для удерживания пациента в неподвижном положении. Снимок через рот выполнить, скорее всего, не получится.
Что показывает исследование?
Рентген шеи позволяет судить о состоянии позвонков и межпозвоночных дисков:
- Травма позвоночника. На рентгене можно увидеть трещины в области тел и отростков позвонков, смещение отломков и самих позвонков. При компрессионном переломе наблюдается клиновидная деформация тела позвонка и уменьшение его высоты.
- Костная кривошея. Обусловлена патологией шейных позвонков. Может быть врожденной (аномалия развития – клиновидный позвонок) или приобретенной в результате травмы. Рентген шейного отдела позвоночника помогает выявить причину недуга и провести дифференциальную диагностику с другими вариантами кривошеи: спастической, гипопластической, дерматогенной.
- Пороки развития. На рентгене можно увидеть изменение формы позвонков, недоразвитие дужек и отростков, появление дополнительных позвонков, шейных ребер.
- Опухоли на рентгене видны, если локализованы непосредственно в костных структурах. Очаги деструкции в позвонках могут означать первичную онкопатологию или метастазы. Опухоль спинного мозга, не приведшую к разрушению позвонков, можно увидеть на рентгене при введении контрастного вещества, то есть при выполнении миелографии.
- Спондилолистез. Рентгенологическими признаками патологии является смещение позвонка относительно соседних вперед или в сторону.
- Остеохондроз характеризуется уменьшением высоты межпозвонковой щели, появлением остеофитов — костных разрастаний, разрушением замыкательных пластинок тел позвонков. При рентгене с функциональными пробами можно выявить смещение позвонков, что говорит о нестабильности дисков.
Рентген позвоночника позволяет выявить широкий круг заболеваний позвонков и межпозвоночных дисков. Однако в ряде случаев для уточнения диагноза могут потребоваться более современные методы – КТ или МРТ.
Другие способы исследования шейного отдела позвоночника
Миелография и пневмомиелография – вариант рентгенографии с применением контраста. В первом случае используется йодсодержащее водорастворимое вещество, во втором – воздух. В настоящее время методы не востребованы, поскольку КТ и МРТ позволяют получить ту же информацию, не прибегая к процедуре введения контраста в подпаутинное пространство.
Лучшей альтернативой, превосходящей возможности рентгена, является КТ или МРТ. Эти методы позволяют видеть не только костные, но и мягкотканные образования, в том числе структуры, расположенные в спинномозговом канале. Визуализация последних при выполнении КТ хуже, чем при МРТ, и требует для повышения информативности введения контраста (КТ-миелография). МРТ-миелография позволяет видеть спинной мозг без введения специальных препаратов.