Рентген-исследование маточных труб: насколько эффективен метод?
Нарушение проходимости маточных труб – одна из причин бесплодия. Основным методом обнаружения этой патологии является ГСГ (гистеросальпингография). Рентген маточных труб с вероятностью 81,6-86,6% выявляет нарушение проходимости последних, а также помогает диагностировать внутриматочные патологические процессы.
Однако рентген матки нельзя считать абсолютно безвредным и безопасным. Этот метод показан не всем, требует специальной подготовки и может повлечь за собой неприятные для здоровья последствия. Не стоит забывать и о вредном влиянии ионизирующего излучения. Чтобы разобраться в преимуществах и недостатках метода, рассмотрим, как делают рентген маточных труб и какие существуют альтернативные способы исследования.
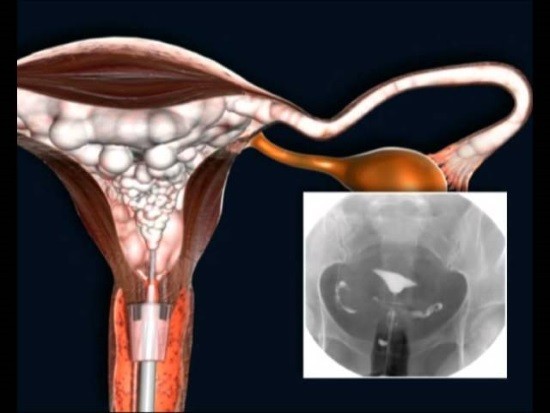
Что такое ГСГ: техника выполнения и подготовка
Обычный рентгеновский снимок области таза не позволяет рассмотреть внутренние органы. Для исследования матки и труб необходимо заполнить их специальным веществом, хорошо визуализирующимся на рентгенограмме. Контраст вводится с помощью канюли Шульца. На процедуру ГСГ расходуется обычно 10-20 мл препарата. Последний вводят поэтапно: сначала заполняется полость матки и делается снимок для оценки ее состояния, затем – трубы. Контраст безвреден. Он всасывается в кровеносное русло и выделяется из организма с мочой.
ГСГ можно сделать как в стационаре, так и амбулаторно. Процедура достаточно неприятная, но обычно не требует общего наркоза. Хотя в некоторых случаях – низкий болевой порог – приходится прибегать к методам посерьезнее местной анестезии. Доза облучения при выполнении исследования составляет 0,4-5,5 мГр.
Подготовка к гистеросальпингографии предусматривает:
- Отказ от половой жизни за 2 дня до исследования.
- Прекращение применения вагинальных таблеток, свечей, выполнения спринцеваний на протяжении недели до ГСГ.
- Обследование для выявления заболеваний, при которых гистеросальпингография противопоказана.
Лучше делать ГСГ в период, когда вероятность наступления беременности минимальна, а толщина слизистой оболочки матки не мешает прохождению контраста в трубы. Оптимальное время проведения исследования – первые 2 недели после завершения менструального кровотечения.
Правильно выполненная подготовка повышает информативность и снижает вероятность нежелательных последствий после ГСГ.
Для чего нужна гистеросальпингография?
Данное исследование помогает выявить широкий круг заболеваний матки, а также оценить проходимость маточных труб. Рентген с применением контраста позволяет обнаружить:
- Аномалии развития: удвоение матки, наличие внутриматочной перегородки и прочее. В норме полость матки выглядит как равнобедренный треугольник, обращенный верхушкой вниз.
- Новообразования: полипы, миома, рак. На рентгене они видны как дефекты наполнения, то есть участки, не заполненные контрастом. Неровный, «изъеденный» контур косвенно говорит о злокачественности процесса. Однако достоверно диагностировать рак можно только на основании результата биопсии.
- Эндометриоз матки (патология, при которой клетки слизистого слоя – эндометрия – разрастаются за его пределами). На снимке будут видны тени за контуром полости матки в виде затеков, карманов, лакун.
- Изменение формы матки и дефекты наполнения могут свидетельствовать о синехиях – внутриматочных сращениях.
Гистеросальпингография играет важную роль для оценки проходимости маточных труб. В норме контраст, заполнив матку и придатки, попадает в брюшную полость. При наличии препятствия признаков его растекания в области ампулярной части трубы нет.
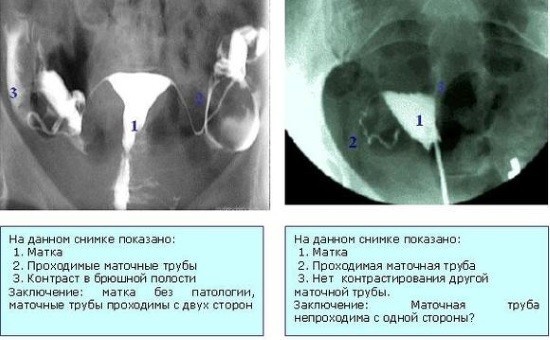
Как выглядит задержка контраста на рентгенограмме:
- Склеивание обращенного в брюшную полость ампулярного отдела в результате воспаления или сдавливания спайками характеризуется скоплением контрастного препарата в трубе. На снимке будет видно, что последняя колбообразно расширена. Особенно сильно растягивается дистальный (ампулярный) отдел. Контраст при этом может частично затекать в брюшную полость, если выход из трубы перекрыт не полностью.
- Закупорка на уровне интрамурального, расположенного в толще стенки матки, отдела характеризуется его выраженным сужением или полным отсутствием прокрашивания контрастом остальной части трубы.
- При туберкулезе изменения затрагивают ампулярный и интрамуральный отделы. Первый обычно подвергается облитерации, то есть сужается, второй – расширяется. На снимке маточная труба приобретает форму курительной трубки. Нередко наблюдается и деформация полости матки вследствие туберкулезного эндометрита.
Причинами задержки контраста в трубе, таким образом, могут стать последствия воспаления, некоторые инфекции (туберкулез), спайки в полости малого таза. Последние часто возникают после хирургического вмешательства.
Противопоказания и осложнения ГСГ
Гистеросальпингография назначается не каждой женщине. К причинам, по которым от исследования лучше воздержаться, относятся:
- Беременность.
- Непереносимость йода.

- Воспалительные заболевания половых органов: вагинит, эндоцервицит, аднексит, эндометрит. Введение контраста может привести к обострению процесса или его распространению.
- Маточное кровотечение.
- Нарушение работы сердца, печени, почек.
- Патология щитовидной железы.
- Острое инфекционное заболевание: грипп, ангина.
Процедура ГСГ может иметь неприятные последствия:
- Аллергическая реакция на рентгеноконтрастное вещество, в том числе анафилактический шок.
- Перфорация матки или разрыв трубы при введении контраста под большим давлением.
- Кровотечение в результате травматизации слизистой оболочки.
- Воспаление половых органов вследствие внесения инфекции или обострения уже существующего хронического процесса.
После исследования в течение 2-3 дней нельзя пользоваться тампонами, выполнять спринцевания, принимать ванну, посещать сауну, заниматься сексом.
Дискомфорт и болезненные ощущения внизу живота на протяжении часа после процедуры, необильные слизистые или кровянистые выделения из половых путей в течение 2-3 дней – это нормально. При сохраняющемся болевом синдроме, повышении температуры тела, сильном кровотечении, выделениях, длящихся более 3-х суток, следует обратиться к врачу.
Рентген или ультразвук?
Выяснить степень проходимости маточных труб можно не только методом ГСГ. Существуют способы, не связанные с использованием ионизирующего излучения и применением йодсодержащих контрастных препаратов, способных вызывать аллергические реакции. К ним относятся УЗИ, кимографическая пертубация и лапароскопия.
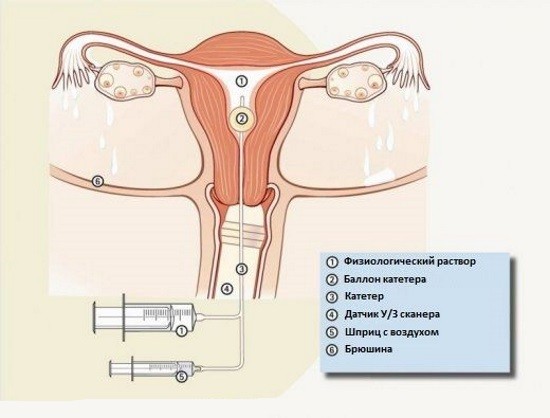
Ультразвуковой метод – один из самых безопасных и информативных. При исследовании матки УЗИ позволяет оценить ее форму, толщину и структуру стенок, выявить патологические образования, сгустки крови, экссудат, обнаружить скопление жидкости в полости малого таза. Исследование безболезненно и хорошо переносится пациентами, позволяет быстро получить результат.
Для диагностики патологии маточных труб обычное УЗИ малоинформативно. Указанные образования плохо визуализируются. Чтобы их рассмотреть, требуется ввести в матку стерильный инертный раствор, играющий роль контраста (можно использовать физиологический раствор). Такая разновидность УЗИ носит название соносальпингоскопии.
Нежелательные последствия исследования минимальны. Возможно обострение воспалительных заболеваний половых органов, так как метод связан с внутриматочным введением раствора. Перфорации матки или трубы при УЗИ обычно не происходит. Используемый в качестве контраста физиологический раствор не вызывает аллергических осложнений.
Однако, несмотря на многочисленные достоинства, УЗИ имеет и недостатки:
- Низкая информативность по сравнению с ГСГ. Точность диагностики соносальпингоскопии при проходимых трубах составляет 80%, при непроходимости – 32%.
- Оценка результата субъективна, основывается на мнении выполняющего УЗИ врача. Получить снимок, который можно было бы показать другим специалистам, не всегда возможно.
- Трудно оценить анатомию трубы и скорость продвижения по ней жидкости.
Таким образом, УЗИ является более предпочтительным методом с точки зрения пациента (отсутствие осложнений, безболезненность), но по точности результата уступает ГСГ.
Другие варианты исследования маточных труб
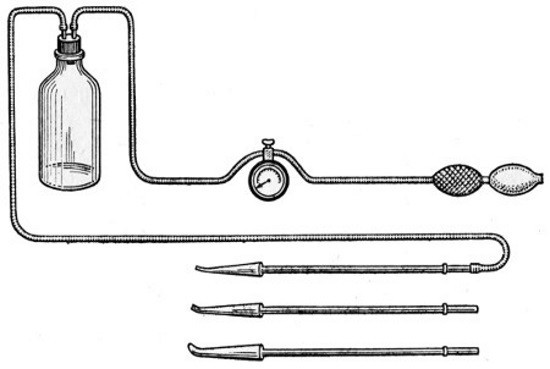
Кимографическая пертубация – «продувание» труб газом для оценки их проходимости. О результате судят по появлению объективных (булькающий звук в малом тазу при аускультации, изменение давления газа) и субъективных признаков (боль в подложечной и подключичных областях). Информативность метода невысока и составляет 67%. К недостаткам следует отнести и невозможность оценки анатомических особенностей труб.
Лапароскопия является самым точным методом диагностики, поскольку позволяет напрямую осмотреть матку и придатки. Аппарат для исследования вводят через прокол передней брюшной стенки или разрез задней стенки влагалища (трансвагинальная гидролапароскопия). Одновременно выполняют хромотубацию – введение в матку окрашенной жидкости. При нормальной проходимости труб она быстро оказывается в брюшной полости. Врач видит это с помощью введенного через прокол диагностического аппарата. В зависимости от того, как скоро жидкость начинает вытекать из труб, можно судить о степени проходимости последних.
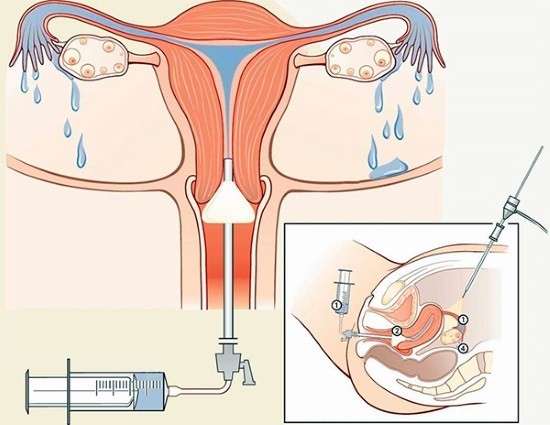
Лапароскопия – это операция, для выполнения которой требуется общая анестезия и госпитализация пациентки. Поэтому данное исследование, несмотря на преимущества перед непрямыми методами диагностики (УЗИ, ГСГ, кимографическая пертубация), применяется обычно после исчерпания возможностей последних.