Ультразвуковое обследование матки и яичников – когда и зачем
Ультразвуковое исследование матки и яичников в гинекологии считается самым доступным и эффективным методом обследования. С помощью УЗИ врач может в кратчайшие сроки диагностировать различные гинекологические заболевания у женщин, оценить размеры, расположение и структуру женских репродуктивных органов.
В каких случаях назначается исследование?
Для назначения ультразвуковой диагностики состояния матки и яичников существуют определенные показания. К ним относят:
- Проведение фолликулометрии при планировании беременности.
- Диагностика наступления беременности, определение места прикрепления оплодотворенной яйцеклетки (для исключения внематочной беременности).
- УЗИ делают в рамках проведения ЭКО.
- Выявление кист яичника.
- Жалобы на болевые ощущения внизу живота.
- Сбои менструального цикла.
- Кровянистые выделения вне менструации.
- Обильные, болезненные месячные.

- Боли в пояснице.
- Подозрение на рак матки и яичника, диагностика полипа матки.
Виды ультразвуковой диагностики в гинекологии
Для проведения УЗИ органов малого таза существует два основных метода:
- Трансвагинальное УЗИ – делают с использованием специального датчика, который вводится женщине во влагалище. Метод более точный, может показать беременность на ранних сроках, но в некоторых случаях его применение невозможно.
- Трансабдоминальное – врач делает сканирование через брюшную стенку, органы лучше визуализируются при полном мочевом пузыре.
Как готовиться к обследованию?
Подготовка к исследованию напрямую зависит от того, какие способы врач будет использовать в диагностике.
При проведении трансвагинального исследования женщине рекомендуют подготовиться — полностью опорожнить мочевой пузырь.
При трансабдоминальном исследовании подготовка заключается в том, что мочевой пузырь должен быть максимально наполнен. Это связано с тем, что ультразвуковые волны хорошо проходят через водную среду, это значительно улучшает визуализацию внутренних органов. Поэтому незадолго до обследования рекомендуется выпить около литра жидкости – простой воды или чая.

Важно заранее выяснить метод, которым будет проведено исследование, чтобы не перепутать способ подготовки.
Общим пунктом в подготовке к обеим разновидностям исследования является ограничение употребления продуктов, повышающих газообразование в кишечнике за день до обследования – раздутые петли кишечника препятствуют прохождению ультразвука к органам малого таза, искажая результаты.
Когда лучше проводить исследование?
В целях диагностики гинекологических заболеваний исследование лучше всего делать в первые дни цикла – на 5-7 день после наступления месячных, когда эндометрий (внутренняя оболочка матки) имеет наименьшую толщину, за счет чего визуализация лучше и повышается вероятность выявления опухолей и полипов.
Для того чтобы не перепутать дни цикла и правильно прийти на обследование, женщинам рекомендуют вести календарь, в котором следует отмечать дни менструаций.

Для оценки функции яичников лучше делать несколько УЗИ в рамках одного менструального цикла. Выявляется, какой фолликул доминантный, отслеживается ход его созревания, выход зрелой яйцеклетки и формирование желтого тела. Также диагностируется наличие кист на поверхности. Правильное течение всех этих процессов играют главную роль в способности женщины забеременеть и выносить ребенка.
Расшифровка результатов обследования
При выполнении ультразвуковой диагностики органов малого таза врач действует согласно протоколу обследования, который включает в себя исследование следующих параметров:
- Расположение матки в малом тазу: в норме матка находится в позиции anteflexio, то есть, отклонена немного вперед.
- Внешний контур матки: в норме четкий и ровный. Неровность контуров может быть вызвана доброкачественными опухолями или раком. Когда врач выявляет размытость краев, то можно говорить о воспалительном процессе окружающих тканей.
- Размеры: длина в среднем равна 7 см, толщина 6 см, длина в передне-заднем направлении может быть в пределах 4,5 см.
- Эхогенность миометрия: в норме однородная, повышение этого параметра ставит вопрос о развитии рака.
- Толщина эндометрия: этот параметр напрямую зависит от того, какой у женщины день менструального цикла. Для облегчения диагностики изменения эндометрия разбили на фазы:
- Регенерация – восстановление эндометрия после месячных (2-4 день, начало цикла).
- Пролиферация – нарастание эндометрия. Толщина слизистой может увеличиваться с 3-5 до 10-15 мм (5-14 день).
- Секреторная фаза – толщина эндометрия в этот период достигает максимальных значений в день овуляции – 16-20 мм. Слизистая оболочка готовится к возможной беременности.
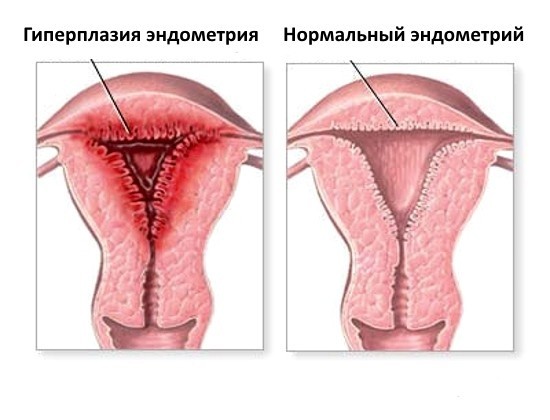
- Оценка состояния маточной полости: однородная с четкими и ровными краями.
- Состояние шейки матки: длина шейки в норме может быть 36-41 мм, цервикальный канал заполнен слизистой массой. Диаметр эндоцервикса 2-4 мм. В том случае, когда диаметр увеличен, говорят о наличии воспаления или таких серьезных заболеваний, как рак шейки матки и эндометриоз.
- Свободная жидкость в позадиматочном пространстве: в норме во второй половине менструального цикла в малом тазу может быть небольшое количество жидкости, которая вышла из яичника, когда произошел разрыв доминантного фолликула. Наличие жидкости позади матки в первой половине цикла говорит о наличии воспалительного процесса в малом тазу.
- Оценка состояния яичников: при проведении обследования врач обращает внимание на контуры органов – в норме четкие и бугристые за счет наличия на их поверхности фолликулов. Размеры яичников в норме 2,5 см ширина, 3 см длина и 1,5 см толщина. На УЗИ должен определяться один доминантный фолликул и несколько зреющих.
Ультразвуковое обследование при различных заболеваниях матки и яичников
Кисты яичников
Киста – полое патологическое образование, заполненное жидкостью и расположенное на поверхности либо в теле яичника. В большинстве случаев развитие кист обусловлено физиологической функцией органа и не представляет серьезной опасности. Однако в некоторых случаях разрыва доминантного фолликула в день овуляции не происходит, он увеличивает свои размеры и перерождается в фолликулярную кисту. Такие кисты называют функциональными, так как ее появление обусловлено нормальным функционированием яичников. В большинстве случаев образование проходит само в течение нескольких циклов и не мешает наступлению беременности. На УЗИ киста яичников выглядит как пузырек округлой формы, заполненный гипоэхогенной жидкостью.
Рак яичников
Рак яичников – это злокачественное новообразование, которое развивается на поверхности и в теле органа. Точные причины, способные вызвать это тяжелое заболевание, до сих пор не выявлены. Одна из теорий гласит о том, что рак вызван нарушением нормального процесса заживления поверхности яичника после разрыва фолликула при овуляции. Имеются данные о связи заболевания с наследственной предрасположенностью и возрастом пациентки – молодые женщины болеют реже. Реже рак встречается у женщин, которые прошли через беременность и кормление грудью. При проведении УЗИ врач способен предположить наличие рака, заметив на мониторе патологическое образование разнообразных размеров с четкими краями. Для уточнения диагноза делают лапароскопию.
Ультразвуковое исследование органов малого таза имеет огромное значение в выявлении ранних гинекологических патологий. Своевременная диагностика серьезных патологий способна избавить женщину от серьезных проблем, поэтому лучше делать мониторинг не менее раза в год.